プログラム概要
OVERVIEW
新生児科医の仕事は多岐に渡ります。
診療のみならず、退院後の赤ちゃんが養育される環境整備支援、外来では、子どもの発達支援や、人権および福祉の向上、さらにこれらを社会へ普及啓発することも含まれます。
これらの仕事を一人で勤めることはできず、多くの職種と連携を取りながら、お互いに尊重と敬意を持って対等の立場で協働していく必要があります。これら多職種との協働に必要なコミュニケーション力は、臨床医としてはもちろんのこと人間としてのバランスが必要と考えています。このバランスのとれた新生児科医の育成がプログラムの理念です。
こういったバランスのとれた新生児科診療能力を習得するために、以下の6つの能力のバランスを意識して研修支援に当たっています。


知識と経験のバランスを大切にしつつ、新生児科研修を支援
診療には「経験」が必要と言われますが、もちろん多くの経験をし、修羅場を体験した新生児科医ほど、診療や治療はスムーズにいくかもしれません。しかしこれが全てとすれば、若い新生児科医はレジェンド新生児科医には敵わないということになります。若い新生児科医がこの経験と対峙するためには「知識」を持って議論するように支援しています。
今や多くの学術論文や症例報告がインターネットで容易に手に入るようになり、図書館に足繁く通い成書を熟読しなくても、圧倒的な知識を得られます。現在の診療に関連する文献を検索すれば、世界中の今までの膨大な経験を仮想体験することができます。
しかし経験と知識のいずれかに偏りすぎていると、大きな間違いを起こすことになります。今までPVLを起こしたことがないから、予防する必要も注意する必要もないと言い切る新生児科医は、自身の成功体験をはるかに超える世界中からの不成功体験の報告に目を向けていません。またエビデンスがない治療は意味がないとする若手のホープは、患者やその家族と目的を一つにしたテイラーメードの治療はできないでしょう。
知識と経験のバランスを大切にしつつ、新生児科研修を支援いたします。

多角的な根拠を持って論理的に考えられる診療能力の習得を支援

次に大切にしている能力の一つに、「論理的思考力」があります。
診断や治療にはいうまでもなく論理的思考が大切です。毎日の回診においても、病態推論、診断、治療方針をプレゼンテーションする専攻医と一緒に、常に「その根拠」をみんなで議論します。
診断エラーを避けるためにも、多角的な根拠を持って論理的に考えられる診療能力の習得を支援しています。

議論を尽くして腹をくくるマインドを支援
知識と経験を持って科学的にかつ論理的に討論を尽くしても、最後に診断を決めて進むには、アカデミックではないですが「勘」(センス)と「度胸」(腹)が必要です。
勘(センス)と度胸(腹)だけで動いている臨床医は、取り返しのつかないエラーを起こす可能性がありますが、慎重に論理的議論を続けたにも関わらず、最後まで勘(センス)と度胸を発揮できないと治療は動き始めません。
議論を尽くして腹をくくるマインドを支援します。

謙虚な振り返りをみんなで共有

最後にこの度胸とバランスを取らないといけない能力は「謙虚」だと思われます。
一度診断や治療を決めて進んでも、思うように症状が改善しないこともあります。この場合は、合併症が起こっている可能性ももちろんですが、自身の「見立て」にエラーがあったのではないかと速やかに振り返る謙虚さが必要だと思います。
多くの臨床医は、自分が一度正しいと思って治療を始めると、うまくいっていないにも関わらず、上手くいっていると思える所見やデータだけを信じて、振り返ることをしないことが多いようです(確証バイアス)。こういった場合は、赤ちゃんの不利益が増大し、取り返しがつかなくなる可能性があります。
どのような状況でも自分に都合の悪い情報も正面から受け止める謙虚さが必要と考えています。
逆に赤ちゃんの状態がよくなった場合でも、どうして良くなったのか?治療をしなくても結果は同じであったのではないか?などと謙虚な振り返りをみんなで共有しています。「度胸」と「謙虚」のバランスです。

度胸はどのようにしたらつきますか?
センスはどのようにしたら獲得できますか?

「度胸はどのようにしたらつきますか?」とか「センスはどのようにしたら獲得できますか?」と尋ねられることが時にあります。
生まれ持ったものもあるかもしれませんが、知識×経験値を使って論理的思考を駆使して、診療精度を上げる努力を続けることで、生まれ持った度胸のポテンシャルを後押ししてくれると思っています。
また度胸を持って決断したことを常に謙虚な姿勢で振り返る気持ちを持って繰り返していれば、それがセンスを磨くことになると考えています。
新生児研修における スキルレーダーチャート

太い実線で示すのは責任者の現時点での自己評価。
経験に比し知識が弱くさらなる学習が必要。謙虚さはまずまずであるが、センスと度胸が不足気味で、この点をさらに磨く必要がある。
現在の経験に甘んじず、知識を増強し、論理的思考と経験を重ねることでセンスと度胸を磨いてほしい。
(新生児科専攻医 山田恭聖)
このように新生児科研修では、図のようなレーダーチャート評価を思い浮かべながら、支援に当たり、可能な限り共有するようにしています。
「経験」が不足している医師には「知識」を増強するようにサポートします。「勘」を頼りに診療を進める傾向のある医師には、鑑別診断を最低5つ以上挙げてから診断し、除外診断も含め根拠を持って臨床推論するように支援。「謙虚」さが足りない医師には、診療が上手くいった場合、治療を行わなかった場合の予想される経過と、治療による患者QOLの損失のバランスを考察するサポートをしています。
新生児研修中の医師も現在の自分の能力のバランスを自覚しつつ研修に当たることで、研修効率を上げることができると考えています。

しかしこのような研鑽を長く続けていても、人にはやはり得手不得手があります(図)。
チーム医療とは、この得手不得手を補い合い、総合力で赤ちゃんを支援する協働です。自身の得手不得手のバランスを自覚して、新生児科診療に当たることは、将来の多職種協働のリーダーとしての資質を習得できると考えています。
キャリアパス
CAREER PATH
新生児科医とは
周産期・小児医療界のスーパードクター
小児科医の専門領域
- 新生児
- 小児神経
- 小児内
分泌・代謝 - 呼吸器
- 循環器
- 血液
- 腎臓など
小児科医の専門領域には、新生児以外にも小児神経、小児内分泌・代謝、呼吸器、循環器、血液、腎臓など様々な専門領域があります。新生児を専門とする医師はこのいずれの専門領域にもある程度精通している必要があります。
なぜなら新生児疾患はこの全ての専門領域の疾患が含まれるからです。
新生児脳症は神経疾患、副腎不全は内分泌、尿路サイクル異常による高アンモニア血症は代謝、先天性心疾患は循環器など多岐に渡ります。新生児科医はこの全ての疾患を最初に診察し、それぞれの専門領域の先生と相談しながら治療を検討していきます。まさに分野融合的な専門領域と言えるでしょう
また、新生児科の対象月齢は生後1ヶ月に限定されません。胎児期の治療や分娩時期や方法を産科医師と検討したり、NICUの退院後の成育を見守り、ご家族と相談しながらその支援方法や社会福祉制度の利用を検討していくなど成育医療的な側面もあります。長いお子さんでは10年以上にわたるおつきあいになることもあります。
新生児科医は分野融合的な成育医療を生業とする、いわば「周産期・小児医療界のスーパードクター」と言えるかもしれません。
新生児科医への道のり
愛知医科大学病院小児科、産婦人科及び連携施設での研修を斡旋
このように新生児科医は分野融合的な成育医療を専門としているので、いろいろなバックグラウンドを持つ医師がいて、新生児科医への道は一つではありません。
一般的に言われる新生児専門医は、日本周産期新生児医学会が認定する周産期専門医(新生児)という資格になります。
周産期専門医には周産期専門医(新生児)と周産期専門医(母体・胎児)の2種類があります。この専門医はサブスペシャリティーの専門医であり、その基礎となる専門医は、小児科専門医でも産婦人科専門医でも良いことになっています。
新生児専門医になるためには、初期研修終了後、3年間のプログラムで小児科専門医か産婦人科専門医を取得し、サブスペシャリティーとして3年間新生児の研修を行い受験資格が得られます。図に示すNICUでの研修以外の研修は愛知医科大学病院小児科、産婦人科及び連携施設での研修を斡旋して実現します。
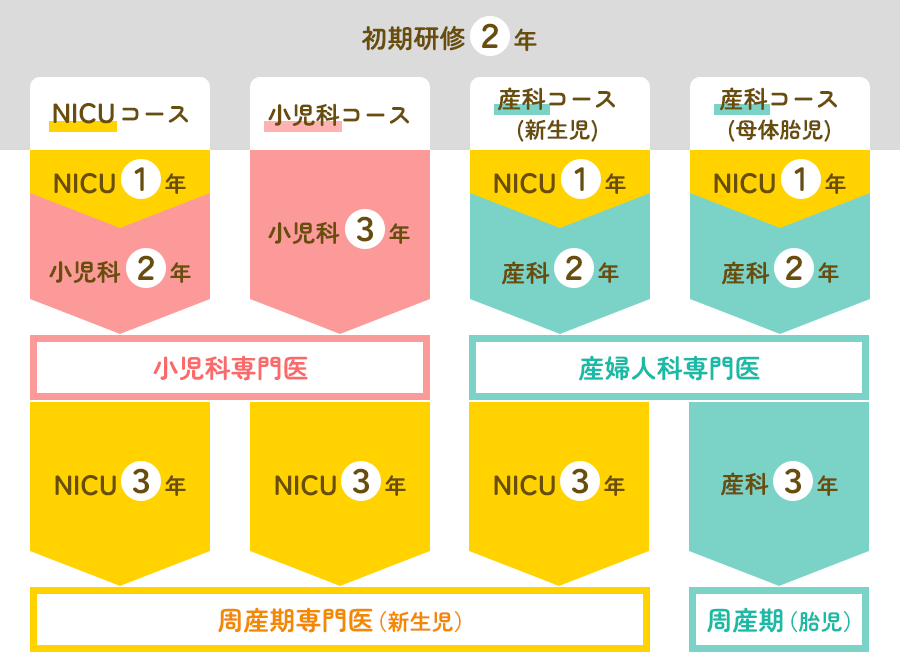
研修プログラム
1施設で必要な研修をすべて完了できます
経験するべき研修症例数
< 周産期専門医(新生児)の受験資格として >
周産期専門医(新生児)の受験資格として経験するべき研修症例数として、ハイリスク分娩の立会い20例以上、極低出生体重児(<1500g)の受け持ち10例以上、人工呼吸管理10例以上など、多くの症例の経験が必要となります。
当院は周産期専門医(新生児)の基幹認定施設であり、1施設で必要な研修をすべて完了できます。
初期研修終了後のどのステップからでも周産期専門医研修を開始することができ、NICU研修以外の研修は医師ごとに個別に相談し独自のプログラムを作成します。
役職は初期研修終了後は専攻医、小児科または産婦人科専門医取得後は助教、周産期専門を取得し、学位を取得していれば講師の待遇となります。新生児専門医研修に入局の必要はありません。
役職
取得できる資格
QUALIFICATION
日本周産期新生児医学会周産期専門医(新生児)
日本周産期新生児医学会が認定する周産期専門医(新生児)はサブスペシャリティーの専門医であり、その基礎となる専門医は、小児科専門医でも産婦人科専門医でも良いことになっています。
新生児専門医になるためには、初期研修終了後、3年間のプログラムで小児科専門医か産婦人科専門医を取得し、サブスペシャリティーとして3年間新生児の研修を行い受験資格が得られます。
当院は周産期専門医(新生児)の基幹認定施設であり、1施設で必要な研修をすべて完了できます。詳細は以下の学会ホームページを参照ください。
日本周産期新生児医学会新生児蘇生法普及事業
- プロバイダー資格
- インストラクター資格
- クオリティマネージャー資格
日本周産期新生児医学会では、新生児蘇生法委員会を組織し、「すべての分娩に新生児蘇生法を習得した医療スタッフが新生児の担当者として立ち会うことができる体制」の確立を目指し、2007年7月から新生児蘇生法(NCPR)普及事業をスタート致しました。
この事業における主たる活動は、出生時に胎外呼吸循環が順調に移行できない新生児に対して、いかにして心肺蘇生法を行うべきかを学んで頂くことを目的とした「新生児蘇生法(NCPR)講習会」の開催であります。本講習会は、国際蘇生連絡委員会(International Liaison Committee on Resuscitation : ILCOR)で作成された『Consensus on Science with Treatment Recommendations (CoSTR)』に基づくものです。 標準的な新生児蘇生法の理論と技術に習熟することにより、児の救命と重篤な障害の回避が期待されます。
当院NICUではこの制度のインストラクターを養成するトレーニングサイトの認定を受けており(全国22ヵ所)、プロバイダー資格はもちろんのこと、インストラクーの資格も取得できます。
またインストラクターの資格認定を年一回行っており、インストラクターの質を担保し合否を決めるイストラクターのインストラクター、クオリティマネージャーを目指すこともできます。
詳細は以下のホームページを参照ください
日本小児科学会 小児科専門医
日本小児科学会が判定し、日本専門医機構が認定する専門医になります。
初期研修終了後3年以上の日本専門医機構認定プログラムで小児科研修を行っていることが受験資格です。NICU以外の研修に関しては、専攻医と相談の上、研修先施設を斡旋いたします。
詳細は以下の学会HPを参照ください。





